 Titre:Intravenous cyclophosphamide vs rituximab for the treatment of early diffuse scleroderma lung disease: open label, randomized, controlled trial.
Titre:Intravenous cyclophosphamide vs rituximab for the treatment of early diffuse scleroderma lung disease: open label, randomized, controlled trial.
Auteurs:Sircar G, Goswami RP, Sircar D, Ghosh A, Ghosh P.
Revue:2018 Jul 26. doi: 10.1093/rheumatology/key213. [Epub ahead of print]
PMID: 30053212
Auteur de la veille bibliographique:Pr Christian AGARD
Introduction : La pneumopathie interstitielle diffuse (PID) est la 1ère cause de mortalité au cours de la sclérodermie systémique (ScS). Le Cyclophosphamide (CYC) est un des traitements de première intention le plus prescrit dans la PID de la ScS. Plusieurs études ont montré le rôle du lymphocyte B dans la pathogénie de la ScS, suggérant un potentiel bénéfice du Rituximab (RTX), déjà observé dans quelques études ouvertes non contrôlées. Le but de cette étude était d’évaluer l’intérêt du RTX en comparaison au CYC dans les ScS diffuses débutantes avec PID.
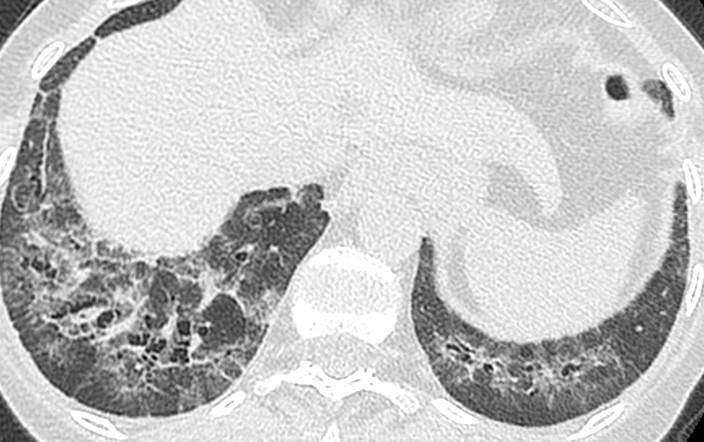
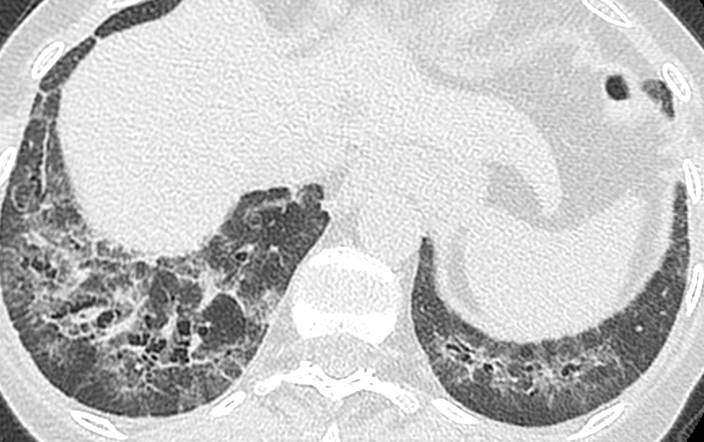
Matériel et Méthode : Il s’agit d’une étude prospective, monocentrique (Kolkata, Inde), ouverte, randomisée et contrôlée. Les patients inclus étaient âgés de 18 à 60 ans et avaient une ScS cutanée diffuse évoluant depuis moins de 3 ans, avec des anticorps (AC) anti-Scl70, une PID diagnostiquée par TDM haute résolution, une CVF (capacité vitale forcée)<80%, et une dyspnée NYHA II ou III. Les patients avec une CVF< 45%, ou une dyspnée NYHA IV étaient exclus. Les patients étaient randomisés soit dans le groupe RTX, 1g à J1 et J15, 1g à 6 mois, soit dans le groupe CYC, à la dose de 500 mg/m2 IV tous les mois pendant 6 mois, avec un relais par mycophénolate mofétil ou azathioprine. Le critère de jugement principal était l’évolution de la moyenne de la CVF à 6 mois. Les critères de jugements secondaires étaient l’évolution de la valeur absolue de la CVF (CVF-l), du score de Rodnan modifié (mRSS), du test de marche de 6 minutes (T6M), et du score de sévérité de Medsger à 6 mois.
Résultats : 64 patients ont été inclus (âge moyen=36 ans, durée moyenne de la ScS= 24 mois, CVF-l moyenne à 1,37L). Chaque groupe comportait 32 patients randomisés, puis 30 patients analysables à la fin de l’étude. Dans le groupe RTX, la CVF moyenne passait de 61,3±11 en baseline à 67,5±13,5 à 6 mois, alors que dans le groupe CYC, la CVF diminuait de 59,2±12,9 à 58±11,2 en 6 mois. Cette différence entre les 2 bras était statistiquement significative (p=0,003). En valeur absolue, la CVF-l était améliorée dans le groupe RTX, alors qu’elle stagnait dans le groupe CYC, mais sans différence significative entre les 2 bras. Le mRSS s’améliorait dans les 2 groupes, mais de manière significativement plus importante dans le groupe RTX, passant de 21,7 à 12,1 en moyenne. L’amélioration du score de sévérité de Medsger et du T6M était également plus nette dans le groupe RTX. Enfin, les effets indésirables étaient plus fréquents sous CYC (21/30 patients, versus 9/30 sous RTX).
Discussion : Il s’agit du premier essai contrôlé randomisé publié comparant le RTX au CYC pour traiter la PID de la ScS. Un des points forts de l’étude est le caractère homogène de la population, constituée de patients ayant une ScS diffuse à AC anti-Scl70, de diagnostic récent, n’ayant reçu aucun traitement immuno-suppresseur au préalable. Cet essai montre une plus grande efficacité du RTX par rapport au CYC sur l’évolution de la CVF et du mRSS à 6 mois de suivi. Quelques limites sont à souligner : courte durée du suivi, caractère monocentrique de l’étude, absence d’aveugle, absence de données d’évolution de la DLCO et du TDM thoracique. Les auteurs concluent néanmoins que dans leur population de patients, le RTX est au moins aussi efficace et semble mieux toléré que le CYC. Des données de suivi à plus long terme, à 12 et 24 mois, sont indispensables pour confirmer l’intérêt du RTX dans cette indication.





 Association des Sclérodermiques de France
Association des Sclérodermiques de France