Nom auteurs: Bertolino J, Jouve E, Skopinski S, Agard C, Achille A, Thoreau B, et al. for the French Research Group on Systemic Sclerosis (GFRS)
Références: Journal of Scleroderma and Related Disorders JSRD 2020 https://journals.sagepub.com/doi/10.1177/2397198320913689
Background : La sclérodermie systémique (ScS) est une maladie auto-immune dont les atteintes se manifestent entre autre par une fibrose cutanée et viscérale mais également par une angiopathie concernant principalement les vaisseaux de petits calibres et capillaires. Une macro-angiopathie reste toutefois possible et est non négligeable chez les patients souffrant de ScS : la prévalence des coronaropathies, AVC ou artériopathies périphériques est augmentée par rapport à la population générale. L’artériopathie des membres inférieurs représente une morbidité importante avec souvent un geste de revascularisation nécessaire voire une amputation. Cette étude se propose d’évaluer les caractéristiques des patients atteints de ScS ayant subi une amputation d’un membre inférieur afin d’identifier de potentiels facteurs de risque.
Méthodes : Il s’agit d’une étude française cas-témoin, rétrospective et multicentrique. Les critères d’inclusion étaient les patients majeurs atteints d’une ScS selon les critères diagnostiques de l’ACR/EULAR 2013, et dont l’ischémie critique d’un membre inférieur a conduit à une amputation. Les témoins étaient des patients atteints de ScS ne présentant pas d’atteinte vasculaire symptomatique des membres inférieurs et ont été appariés (1/1) selon le sexe, l’âge et le caractère limité ou diffus de la ScS. Le risque alpha défini était de 5%. Une analyse multivariée a été effectuée sur les facteurs suivants : présence ou non d’ulcères digitaux, d’une HTAP, prise de corticoïdes, tabagisme.
Résultats: 26 cas ont été inclus, dont 77% de femmes (20/26). La moyenne d’âge était comparable dans les deux groupes (67±11 ans chez les cas et les témoins). La forme cutanée limitée était prédominante dans les deux groupes (80 et 84%). Les patients ayant nécessité une amputation du membre inférieur avaient en moyenne une évolution de la maladie plus longue (15,8 ans +/- 9,4 vs 7,4 ans +/- 5,9 dans le groupe témoin), une atteinte plus sévère selon le score de Medsger (p=0.02), des ulcères digitaux plus fréquents (9/26 34.6% vs 3/26 11,5%, p=0.048) ou un antécédent d’ulcère digital (69.2% vs 38,5%, p=0.026), une prévalence plus élevée d’HTAP (p=0.024), un DLCO plus bas (p= 0.013). Ils présentaient plus de facteurs de risque cardiovasculaires : tabagisme actif ou sevré depuis moins de 3 ans (p=0.008), plus d’antécédents cardiovasculaires (p<0.001). Ces patients avaient un profil pro-inflammatoire
plus important avec une CRP moyenne à 52,3 mg/L +/- 66,2 (vs 2,8 mg/L +/- 2,5, p= 0.02), et étaient plus souvent sous corticothérapie orale (42,3% vs 12%, p=0.015) avec une dose moyenne de 12 mg/j. Il n’y avait pas de différence significative concernant la présence d’anticorps anti-phospholipide dans les deux groupes, ni dans la positivité pour les anticorps anti-centromère ou anti-Scl70. L’analyse multivariée montrait que l’HTAP, le tabagisme et la corticothérapie orale étaient des facteurs de risque d’amputation de membre inférieur chez les patients atteints de ScS avec une macro-angiopathie. 96% (24/25) des patients présentaient un ulcère artériel au préalable, avec un délai médian entre l’apparition de l’ulcère et l’amputation d’environ 6 mois. Celle-ci était le plus souvent unilatérale. La majorité des patients était sous antiagrégant plaquettaire et/ou sous iloprost. Le taux de récidive sur le même membre était élevé (10/26 38,5%), généralement dans le mois suivant le geste. 19,2% des patients subissaient une amputation du membre controlatéral dans l’année.
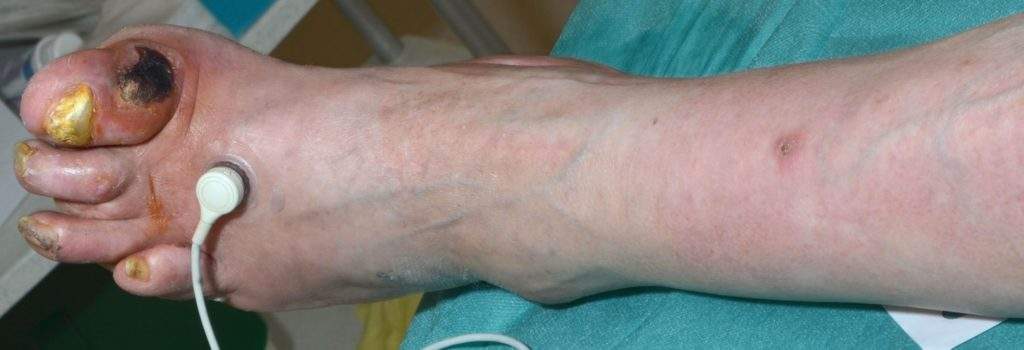
Conclusion: Les atteintes vasculaires de la ScS ne se limitent pas à une microangiopathie. Les patients souffrant d’une macroangiopathie sévère conduisant à une amputation semble avoir le plus souvent une forme cutanée limitée, sévère, évoluant depuis plusieurs années. La présence d’une HTAP, d’un tabagisme actif ou sevré depuis moins de 3 ans et une corticothérapie orale au long cours semblent être des facteurs de risque. Ces résultats méritent d’être confirmés sur une étude analytique avec un plus grand effectif. La présence d’un ulcère artériel chez ces patients doit être considérée comme un signal d’alarme et nécessite un suivi plus rapproché, notamment par échographie-Doppler artérielle.




 La 22è réunion annuelle du GFRS s’est déroulée le jeudi 15 novembre 2018 à l’hôpital Cochin, Paris, et a réuni une quarantaine de participants, médecins et chercheurs.
La 22è réunion annuelle du GFRS s’est déroulée le jeudi 15 novembre 2018 à l’hôpital Cochin, Paris, et a réuni une quarantaine de participants, médecins et chercheurs.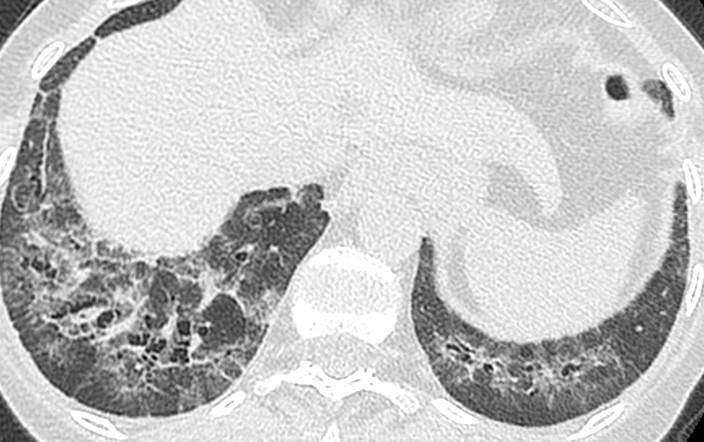 Titre:Intravenous cyclophosphamide vs rituximab for the treatment of early diffuse scleroderma lung disease: open label, randomized, controlled trial.
Titre:Intravenous cyclophosphamide vs rituximab for the treatment of early diffuse scleroderma lung disease: open label, randomized, controlled trial. transit intestinal, propice à la prolifération bactérienne et au syndrome de pullulation bactérienne de l’intestin grêle (SIBO en anglais). Le SIBO concerne jusqu’à 30-60% des patients, il entraine typiquement une dénutrition par malabsorption, et il retentit sur la qualité de vie. Le SIBO est chronique et de traitement difficile. Les auteurs ont réalisé ici une revue systématique des données disponibles concernant le traitement du SIBO au cours de la ScS.
transit intestinal, propice à la prolifération bactérienne et au syndrome de pullulation bactérienne de l’intestin grêle (SIBO en anglais). Le SIBO concerne jusqu’à 30-60% des patients, il entraine typiquement une dénutrition par malabsorption, et il retentit sur la qualité de vie. Le SIBO est chronique et de traitement difficile. Les auteurs ont réalisé ici une revue systématique des données disponibles concernant le traitement du SIBO au cours de la ScS.



 Association des Sclérodermiques de France
Association des Sclérodermiques de France