Rituximab versus intravenous cyclophosphamide in patients with connectivite tissue disease-associated interstitial lung disease in the UK (RECITAL) » Lancet Respir Med. 2023 Jan;11(1):45-54.
doi: 10.1016/S2213-2600(22)00359-9. Epub 2022 Nov 11.
Résumé et analyse par Jérémy ANTONIADIS et supervisé par le Pr Brigitte GRANEL
Contexte :
Les pneumopathies interstitielles diffuses (PID) sont les complications fréquentes et souvent fatales de certaines connectivites et myosites inflammatoires. Le rituximab est souvent utilisé en traitement de rattrapage dans les pneumopathies interstitielles associées aux connectivites mais aucun essai clinique spécifique n’a jusqu’alors été réalisé.
L’essai clinique RECITAL est le premier essai multicentrique (11 centres spécialisées au Royaume Uni) en double aveugle contrôlé randomisé visant à évaluer l’efficacité et la sécurité du rituximab chez les patients atteints de connectivites et de pneumopathie interstitielle en comparaison au cyclophosphamide.
Objectif :
Les auteurs ont testé l’hypothèse selon laquelle le rituximab (1000 mg, 2 injections séparées de 2 semaines) serait supérieur au cyclophosphamide (600 mg/m² toutes les 4 semaines en IV pour 6 cures) dans le traitement des PID des maladies auto-immunes.
Matériel et méthodes :
L’étude portait sur 98 patients âgés de 18 à 80 ans atteints de PID sévère ou progressive présente sur un scanner thoracique datant de moins d’un an, liée soit à une sclérodermie, soit à une myosite inflammatoire idiopathique ou une connectivite mixte. Les patients ne devaient pas avoir déjà été traités par du rituximab ou du cyclophosphamide, avoir reçu des immunosuppresseurs autres qu’une corticothérapie orale dans les deux semaines avant la première injection de traitement. Ils ne devaient présentés aucun antécédent de maladies pulmonaire tel qu’un asthme, une BPCO ou un emphysème et leur capacité vitale forcée (CVF) devait être supérieure à 70%. Le critère de jugement principal était l’évolution de la CVF à 24 semaines après traitement.
Résultats :
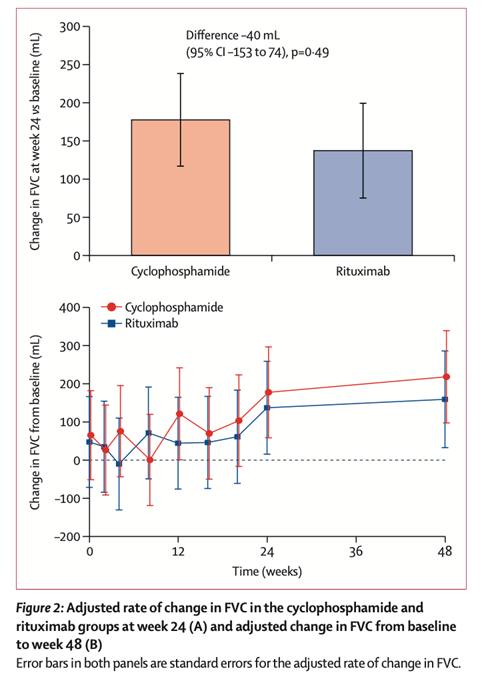
97 patients ont été analysés : 48 dans le groupe cyclophosphamide et 49 dans le groupe rituximab. Les patients étaient majoritairement des femmes 73%, d’un âge moyen de 56 ans. A 24 semaines, la CVF montrait une amélioration dans les deux groupes, de 99 mL dans le groupe cyclophosphamide et de 97 mL dans le groupe rituximab, soit une différence non significative du critère principal à la 24ème semaine de –40 mL (95% CI –153 to 74; p=0·49, Figure 2). Aucune différence significative n’était relevée pour les paramètres secondaires entre les deux groupes de traitements, à l’exception du GDA (physician-assessed global disease activity) score à la semaine 48 qui montrait une différence significative pour les patients du groupe cyclophosphamide.
Une réduction de l’exposition aux corticoïdes à la semaine 48 était enregistrée dans le groupe rituximab (37,6mg d’hydrocortisone contre 42,9mg) soit une réduction de 12,3%. La survie globale et la survie sans progression ne différaient pas entre les deux groupes. Les effets indésirables étaient moins nombreux chez les patients recevant du rituximab que ceux recevant du cyclophosphamide.
Conclusion :
Cet article montre que le Rituximab n’est pas supérieur au cyclophosphamide dans le traitement des PID associées aux connectivites. Une amélioration de la CVF est observée avec le Rituximab, de façon similaire à celle du groupe traité par cyclophosphamide. On note également une diminution des effets indésirables et une réduction de l’exposition aux corticoïdes sous Rituximab.
L’étude Récital suggère donc que le Rituximab pourrait être une alternative au cyclophosphamide, un futur essai de non-infériorité serait approprié afin de pouvoir définir un nouveau gold standard.
Cet essai ouvre la voie à d’autres possibilités d’association thérapeutique notamment par la combinaison du Rituximab avec le MMF, comme cela vient d’être rapporté dans l’étude EVER ILD en 2023 (Eur Respir J. 2023 Jun 8;61(6):2202071. doi: 10.1183/13993003.02071-2022. Print 2023 Jun.)





 Association des Sclérodermiques de France
Association des Sclérodermiques de France