Titre de l’article: Inhaled Treprostinil in Pulmonary Hypertension Due to Interstitial Lung Disease
Auteurs de l’article: Aaron Waxman, M.D., Ph.D., Ricardo Restrepo-Jaramillo, M.D., Thenappan Thenappan, M.D., Ashwin Ravichandran, M.D., Peter Engel, M.D., Abubakr Bajwa, M.D., Roblee Allen, M.D., Jeremy Feldman, M.D., Rahul Argula, M.D., Peter Smith, Pharm.D., Kristan Rollins, Pharm.D., Chunqin Deng, M.D., Ph.D., Leigh Peterson, Ph.D., Heidi Bell, M.D., Victor Tapson, M.D., and Steven D. Nathan, M.D.
Journal: New England Journal of Medicine, Date de publication: 28 janvier 2021
Numéro PMID: 33440084
Résumé par le Dr. Johanne Liberatore et Dr Benjamin Chaigne
Contexte
L’hypertension pulmonaire (HTP) a été rapportée chez 86% des patients avec une pneumopathie interstitielle. Elle entraîne une réduction de la capacité d’exercice, une diminution de la qualité et de l’espérance de vie. Il n’y a, à ce jour, aucun traitement approuvé pour le traitement de l’HTP secondaire aux pneumopathies interstitielles. Des études pilotes suggèrent
l’efficacité du treprostinil inhalé, analogue de la prostacycline, dans cette indication. L’objectif de ce travail était d’étudier l’efficacité et la sécurité du treprostinil inhalé dans le traitement de l’HTP du groupe 3.
Matériel et méthodes
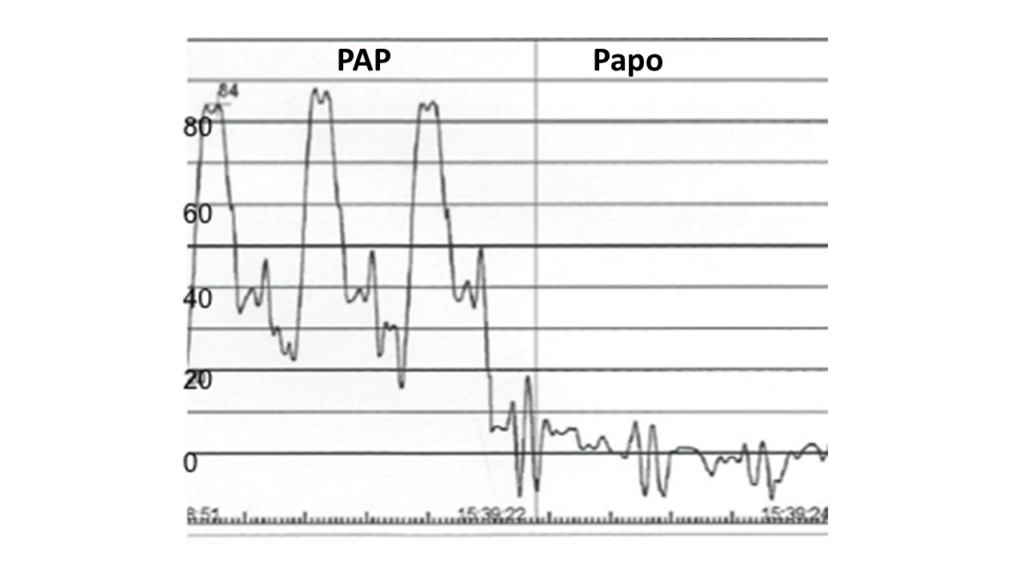
Cet essai multicentrique, randomisé 1:1, en double-aveugle, contrôlé contre placebo, conduit sur 16 semaines, a inclus des patients majeurs atteints de pneumopathie interstitielle confirmée scanographiquement, avec une HTP confirmée par cathétérisme cardiaque droit, selon la définition en vigueur sur la période d’étude (PAPm ≥ 25 mm Hg, PAPO≤ 15 mm Hg, résistances vasculaires pulmonaires > 3 unités Wood). Les patients devaient être en capacité de marcher plus de 100m pendant 6 min. Ceux atteints d’une HTP secondaire à une connectivite devaient avoir une capacité vitale forcée (CVF) > 70%. Les patients sous traitement anti-fibrosant (pirfenidone ou nintedanib) devaient recevoir une dose stable de traitement depuis au moins 30 jours. Les patients recevant un traitement spécifique de l’HTP autre que celui à l’étude étaient exclus. Le treprostinil inhalé était administré par un dispositif de nébulisation délivrant 6mg par bouffée. Une dose de traitement correspondait à 3 bouffées, avec une escalade de dose progressive jusqu’à une dose cible de 9 bouffées, 4 fois par jour.
Le critère de jugement principal était la modification de la distance parcourue au test de marche de 6 minutes, entre l’inclusion et après 16 semaines de traitement. Les critères de jugement secondaires incluaient la modification du taux de NT-proBNP et la survenue d’une aggravation clinique, définie comme la survenue d’une hospitalisation pour un évènement cardiopulmonaire, une diminution de la distance de marche de plus de 15% par rapport à l’inclusion, la survenue du décès, ou la nécessité d’une transplantation pulmonaire.
Résultats
326 patients au total ont été randomisés, 163 ont été inclus dans le groupe treprostinil inhalé et 163 dans le groupe placebo. L’âge moyen était de 66,5 ans. 28% étaient atteints de fibrose pulmonaire idiopathique, 22% de connectivite, 11% de pneumopathie interstitielle non spécifique. Après 16 semaines de traitement, la différence moyenne de la modification de la distance de marche entre les deux groupes était de 31,12m [IC 95%, 16,85 à 45,39 ; P < 0,001] en faveur du groupe de patients traités par trepostinil. On notait une réduction de 15% des taux de NT-proBNP par rapport à l’inclusion dans le groupe de patients traités par trepostinil, contre une hausse de 46% dans le groupe placebo (P<0,001). Une aggravation clinique était constatée chez 33 (22,7%) patients dans le groupe de patients traités par treprostinil inhalé, contre 54 (33,1%) patients dans le groupe placebo [HR 0,61 ; IC 95%, 0,40 à 0,92 ; P=0,04]. Il n’y avait pas de différence sur la qualité de vie ou la saturation en oxygène. Les effets indésirables les plus rapportés étaient une toux (43%), des céphalées (27%), une dyspnée (25%), ou des étourdissements (18%). Ces effets étaient similaires dans les deux groupes. Une irritation pharyngée et des douleurs oropharyngées étaient cependant plus fréquentes dans le groupe de patients traités par treprostinil que dans le groupe recevant le placebo (respectivement 12,3% vs 3,7%, P=0,007 ; et 11% vs 2,5%, P=0,003).
Conclusion
Dans cette étude, le treprostinil inhalé a montré une amélioration du test de marche de 6 minutes chez les patients atteints d’hypertension pulmonaire secondaire à une pneumopathie interstitielle, une réduction des taux de NT-pro BNP et une diminution du risque d’aggravation clinique. Les effets indésirables rapportés étaient peu sévères, et similaires à ceux décrits dans les études antérieures. Les limites de cette étude étaient sa courte durée et un arrêt précoce de l’essai chez 21% des patients.








 Association des Sclérodermiques de France
Association des Sclérodermiques de France